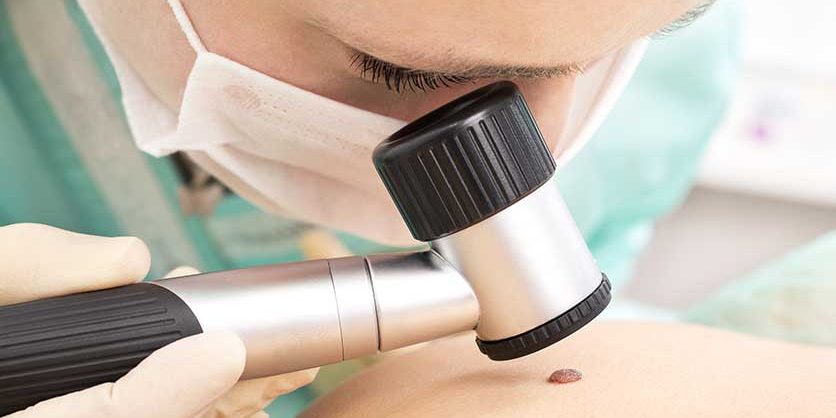
Il Melanoma è un tumore maligno che ha origine dai melanociti, le cellule della cute e delle mucose preposte alla produzione della melanina (la sostanza che determina il colore della pelle).
In particolare, il Melanoma può originarsi in sedi extracutanee, come l’occhio, l’orecchio interno e le meningi. In generale, si tratta di una neoplasia complessivamente rara, ma in aumento progressivo durante gli ultimi 50 anni nelle popolazioni di pelle bianca.
Il Melanoma rappresenta infatti circa il 2-3% di tutti i tumori maligni in Nord Europa e negli Stati Uniti. Recenti studi epidemiologici ci dicono, inoltre, che l’età media di insorgenza del Melanoma sta progressivamente diminuendo: circa la metà dei casi è diagnosticata in Pazienti con meno di 50 anni, il 30% prima dei 45 anni.
Il ruolo della prevenzione dermatologica
La diagnosi precoce ha un ruolo fondamentale nella prevenzione del Melanoma: le campagne di informazione e sensibilizzazione dell’opinione pubblica nei confronti delle lesioni pigmentate hanno spinto un numero sempre crescente di Pazienti a sottoporsi ad un accurato esame della cute. In ogni individuo, infatti, si osserva un numero variabile di Nei melanocitici benigni, prevalentemente acquisiti, di pochi millimetri di diametro, colore omogeneo, forma e contorni regolari.
Accanto a questi possono essere presenti anche lesioni pigmentate atipiche per dimensioni, forma, contorni e distribuzione del colore. Si tratta dei cosiddetti Nei (o Nevi) “displastici” che, per i loro aspetti clinici ed istologici intermedi fra quelli dei comuni Nei e quelli del Melanoma, sono considerate lesioni a rischio per l’insorgenza di questo temibile tumore cutaneo.
Da non sottovalutare, inoltre, sono i Nei melanocitici congeniti, spesso di imponenti dimensioni, anch’essi indicati come sedi elettive di insorgenza del Melanoma. Se, inoltre, consideriamo che anche i Nei più banali possono mostrare trasformazioni, e che il Melanoma può insorgere non solo su Nei preesistenti ma anche sulla cute indenne, è intuitiva l’importanza della prevenzione e dalla diagnosi precoce.
Le cause dell’insorgenza del Melanoma purtroppo non sono state ancora identificate, ma al suo sviluppo concorrono sicuramente fattori genetico-familiari ed ambientali.
Fattori genetici
I principali fattori di rischio di tipo genetico-familiare sono:
- familiarità per il Melanoma;
- precedente Melanoma riscontrato nel soggetto;
- fototipo del soggetto (ossia il tipo di carnagione, determinato dalla qualità e quantità di melanina presente nella pelle; le persone con la carnagione più chiara hanno una maggiore sensibilità ai raggi ultravioletti della luce solare);
- numero di Nei comuni;
- numero di Nei atipici;
- eventuale presenza di Nei congeniti di grandi dimensioni;
- eventuale assunzione di farmaci immunosoppressori (utilizzati per curare gravi patologie autoimmuni e, in caso di trapianto, per evitare il rigetto).
Fattori ambientali
Il fattore di rischio più rilevante è l’esposizione solare, da evitare quindi le ustioni solari, soprattutto in età infantile, periodo durante il quale la pelle è più sensibile.
Occorre ricordare che l’intensità della radiazione solare varia a seconda della altitudine, latitudine, stagione e fasce orarie.
Inoltre, giocano un ruolo importante le superfici riflettenti: l’acqua infatti aumenta l’intensità della radiazione del 10%; la sabbia tra il 10 e il 25%; la neve addirittura dell’80%. Altri fattori di rischio, infine, sono rappresentati dalle eventuali radiazioni ionizzanti o da alcuni composti chimici (arsenico, catrame e oli minerali) a cui si può essere esposti per motivi lavorativi.
Le regole da seguire
La prevenzione primaria è rivolta ad evitare alcuni fattori di rischio come l’eccessiva esposizione solare. E’ importante seguire alcune regole pratiche:
- evitare l’esposizione al sole nelle ore di massima irradiazione (11- 16);
- scegliere la protezione più adeguata al proprio tipo di pelle;
- se ci si espone per lungo tempo è opportuno coprirsi con indumenti (se gli abiti sono bagnati l’effetto protettivo cala del 50%);
- utilizzare sempre cappelli ed occhiali da sole con filtri UV prestare attenzione alle superfici rifrangenti: neve, acqua e sabbia riflettono i raggi solari aumentando il loro effetto sulla pelle, quindi è opportuno utilizzare la protezione solare anche sotto l’ombrellone;
- nelle zone tropicali o in alta montagna, dove l’intensità dei raggi UV è più alta, utilizzare sempre prodotti con fattore di protezione superiore a 50;
- limitare l’utilizzo di lettini a raggi UVA artificiali, che presentano gli stessi rischi della radiazione solare naturale;
- non esporre neonati e bambini al di sotto dei 3 anni al sole diretto: è necessario proteggerli sempre con cappello, occhiali da sole, t-shirt e creme solari con indice di protezione molto alto.
Oltre a queste regole di base, è opportuno svolgere una prevenzione “secondaria”, che consiste nella diagnosi tempestiva con l’autoesame della cute e un primo controllo dei Nei da parte del Medico. Il Melanoma, insorgendo sulla cute, è facilmente visibile e pertanto può essere sospettato con un “semplice” autoesame.
Diagnosi tempestiva
Parlando in termini generali, la prevenzione e la diagnosi precoce guariscono il 54% di tutti i casi di cancro. Intensificando le campagne di sensibilizzazione si potrebbe arrivare fino all’80% di casi di guarigione. Questa certezza fa sì che la Lega Italiana per la Lotta ai Tumori sia sempre più attiva sul fronte della prevenzione, sia quella primaria (l’adozione di stili e comportamenti di vita salutari), sia quella secondaria (la diagnosi precoce dei tumori della mammella, del collo dell’utero, del colon-retto, della prostata, del cavo orale e della cute).